
股関節が痛いときにやりがちな「NG行動」とは?悪化を防ぐための注意点[医師監修]
股関節は、立つ、歩く、座るといった基本的な動作を支える重要な関節です。痛みがあるとストレッチや鎮痛薬など自己流で対処しようとする方も多いでしょう。
しかし、股関節が痛いときに「やってはいけないこと」があります。まえだ整形外科リウマチクリニック 院長・前田 俊恒先生監修のもとお届けします。
股関節の痛み、なぜ起こる?
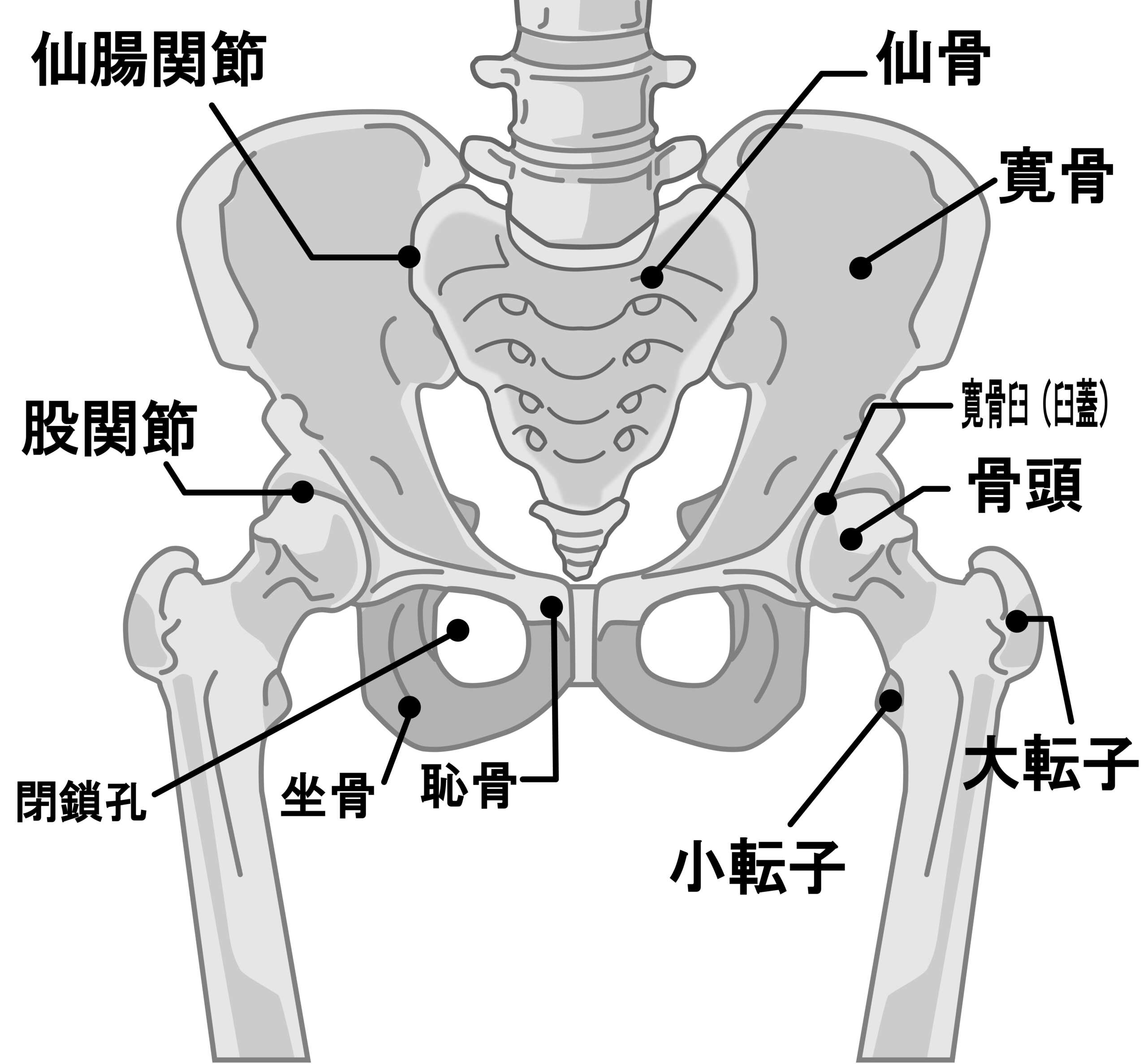
股関節は、骨盤の「臼蓋(きゅうがい)」と大腿骨の「骨頭(こっとう)」をつなぐ球関節で、人体の中でもっとも大きな関節の一つです。
体重を支えながら、歩行や屈伸などさまざまな動きを可能にしています。
股関節の痛みは大きく分けて2つ
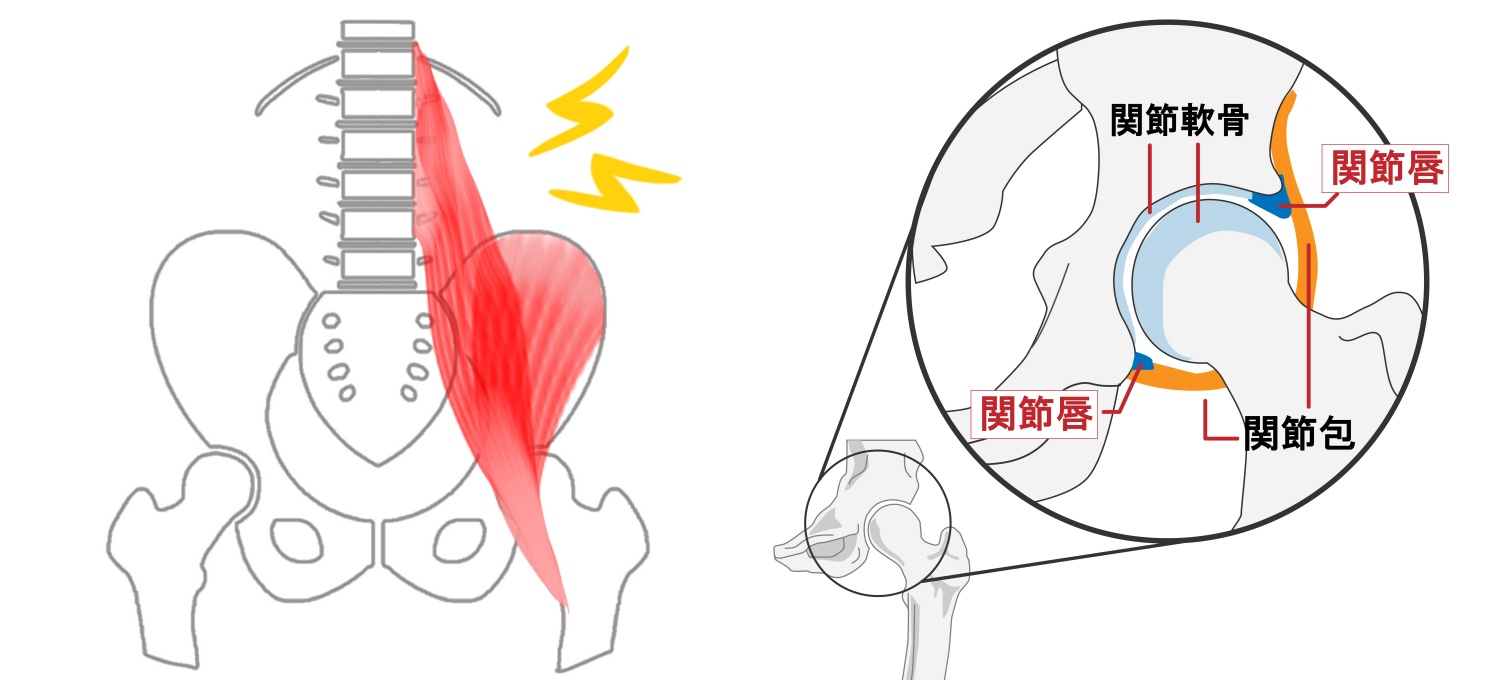
股関節の痛みは、大きく分けて「関節自体の問題」と「関節周囲の筋肉・腱の問題」の2つに分類されます。
関節自体の問題としては、軟骨がすり減る変形性股関節症、股関節唇の損傷、関節内の炎症などがあります。一方、関節周囲の問題としては、腸腰筋や臀筋の硬さ・疲労、腱炎、滑液包炎などが挙げられます。
整形外科では股関節の痛みの原因として、変形性股関節症、臼蓋形成不全、大腿骨頭壊死症、股関節唇損傷、大腿骨寛骨臼インピンジメント、大転子滑液包炎などが代表的な疾患として知られています。
また、腰椎の疾患が原因で股関節周辺に痛みが出ることもあります。痛みの原因は自己判断では特定しにくいため、痛みが続く場合は医療機関での診断が重要です。
股関節が痛い時にやってはいけないこと
股関節に痛みがあるとき、良かれと思ってやっていることが、実は症状を悪化させていることがあります。以下の5つのポイントに注意してください。
1. 痛みを我慢して運動を続けてしまう
適度な運動は確かに股関節の健康維持に重要ですが、痛みがあるときに無理をするのは逆効果です。
痛みは、身体が発している「これ以上負担をかけないで」というサインです。このサインを無視して運動を続けると、炎症が悪化したり、関節や周囲の組織にさらなるダメージを与えたりする可能性があります。
とくに注意が必要なのは、以下のようなケースです。
1)運動中に痛みが増す
2)運動後に痛みがひどくなる
3)翌日まで痛みが残る
こうした症状がある場合は、運動の強度を下げるか、一度休止して様子を見ましょう。「痛みがあっても動けるから大丈夫」ではなく、「痛みがない範囲で動く」ことが大切です。
ランニングやジャンプ動作など、股関節に強い衝撃が加わる運動は、痛みがある時期には控えることが重要です。
ウォーキングやストレッチといった軽い運動でも、痛みを感じる場合は中止してください。痛みが引いてから、徐々に活動量を戻していくのが基本です。
2. 長時間同じ姿勢を続けている
同じ姿勢を長く続けることも、股関節の痛みを悪化させる原因になります。
長時間座り続けると、股関節の前側にある腸腰筋が縮んだ状態で固まり、立ち上がったときに痛みやこわばりを感じやすくなります。
また、座っている間は股関節に体重がかかり続けるため、関節への負担も蓄積されます。
逆に、長時間立ちっぱなしの姿勢も問題です。片足に体重をかけて立つ癖がある人は、片側の股関節に過度な負担がかかり、痛みが悪化することがあります。
対策として意識したいこと
1)デスクワーク中は、30分〜1時間に一度は立ち上がって軽く歩く
2)座り姿勢では、足を組まない、浅く座らない
3)立ち仕事では、両足に均等に体重をかけることを意識する
姿勢を変えるだけでも、股関節への負担は軽減されます。
3. 自己判断で強いマッサージやストレッチを行ってしまう
股関節が痛いとき「ほぐせば楽になるはず」と思って、強くマッサージしたり、無理にストレッチをしたりしていませんか。これは症状を悪化させる原因になることがあります。
まず、痛みの原因が炎症である場合、その部位を強く刺激すると炎症がさらに悪化します。腫れや熱感がある場合は要注意。炎症がある場合には、無理に動かすよりも安静にし、場合によっては冷却などの対処が有効なこともあります。

また、股関節周囲には複雑な筋肉や腱、靭帯が集まっています。どこが問題なのかを正確に把握せずに強い力をかけると、問題のない部位を傷つけてしまったり、かえって筋肉が緊張してしまったりすることがあります。
ストレッチについても同様です。痛みがある状態で無理に関節を動かすと、周囲の組織にダメージを与える可能性があります。
「痛気持ちいい」を超えて「痛い」と感じるストレッチはやりすぎです。
4. 痛みを長期間放置する
「そのうち治るだろう」「年だから仕方ない」と、股関節の痛みを放置してしまうケースは非常に多いです。しかし、これは危険な判断です。
筋肉の疲労による一時的な痛みであれば、数日から1週間程度で自然に改善することがほとんどです。しかし、2週間以上痛みが続く場合や、徐々に悪化している場合は、何らかの疾患が隠れている可能性があります。
女性では、若い頃から臼蓋形成不全(股関節のかぶりが浅い状態)があると、将来的に変形性股関節症を発症することがあります。

変形性股関節症のような進行性の疾患は、早期に発見・診断し、運動療法や生活指導など適切に対処することで進行を遅らせることができます。「まだ歩けるから大丈夫」と放置していると、症状が進行し、将来的に人工関節置換術などの大きな手術が必要になることもあります。
また、痛みをかばって歩くことで、反対側の股関節や膝、腰に負担がかかり、別の場所に二次的な痛みが出てくることもあります。
放置せずに受診を検討すべき目安
1)痛みが2週間以上続いている
2)日常生活(歩行、階段、靴下を履くなど)に支障が出ている
3)痛みが徐々に強くなっている
4)市販の痛み止めが効かない
まえだ整形外科リウマチクリニック院長・前田俊恒先生は次のように語ります。
「股関節の痛みは、筋肉疲労のような軽いものから、変形性股関節症や大腿骨頭壊死症など治療が必要な疾患まで原因はさまざまです。『痛みがあるのに無理をする』『自己流で対処する』ことで症状が長引くケースも少なくありません。痛みが続く場合や日常生活に支障がある場合は、早めに整形外科で診察を受けることが大切です」(前田先生)
5. 極端に体重を増やしてしまう
股関節は、立っているときや歩いているとき、体重の数倍の負荷がかかる関節です。体重が増えるとその分だけ股関節への負担も増加します。
歩行時は体重の約3〜4倍、階段の上り下りでは約6〜8倍もの負荷が股関節にかかるとされています。つまり、体重が5kg増えると歩行時には15〜20kg分、階段では30〜40kg分の負担が増える計算になります。
とくに変形性股関節症など関節の軟骨に問題がある場合、体重管理は治療の重要な柱の一つです。
こんな痛みは危険サインかも? 受診の目安
すぐに医療機関を受診すべきケースもあります。以下のような症状がある場合は、早めに整形外科を受診してください。
夜間痛・安静時痛がある
通常、筋肉や関節の痛みは、動かしたときに増し、安静にしていると軽減します。しかし、じっとしていても痛い、夜寝ているときに痛みで目が覚めるといった場合は、単なる筋肉疲労ではない可能性があります。
夜間痛は、関節内の炎症が強い場合や、骨の問題(骨壊死、腫瘍など)がある場合に起こることがあります。発熱を伴う場合は感染症(化膿性関節炎)の可能性もあり、緊急性が高いです。
急に歩けなくなるほど痛みが悪化した
昨日まで普通に歩けていたのに急に歩けないほど痛くなったなど、急激な悪化は、骨折、関節内出血、軟骨や靭帯の急性損傷などの可能性があります。
高齢者の場合、骨粗しょう症による脆弱性骨折が起きていることがあります。急な痛みの悪化があった場合は、すぐに受診しましょう。
股関節の可動域が明らかに制限されている
以前はできていた動作ができなくなった、しゃがめない、足を開けない、靴下が履けないなども要注意。
変形性股関節症では、軟骨のすり減りが進むにつれて、徐々に可動域が狭くなっていきます。早期に発見できれば保存療法(リハビリ・運動療法など)で進行を遅らせることができますが、放置すると手術が必要になるケースもあります。
脚の長さに左右差がある、足を引きずっている
股関節の疾患が進行すると、脚の長さに左右差が生じることがあります。また、痛みをかばって歩くことで、跛行(足を引きずる歩き方)が習慣化してしまうこともあります。
鏡を見たときに骨盤の高さが違う、ズボンの裾の長さが左右で合わなくなった、歩くときに足を引きずっているなどは要注意です。
しびれや感覚異常を伴う
股関節の痛みに加えて、太ももやふくらはぎにしびれがある、感覚が鈍い、力が入りにくいといった症状がある場合は、神経が圧迫されている可能性があります。
股関節周辺の問題だけでなく、腰椎の疾患(椎間板ヘルニア、脊柱管狭窄症など)が原因で、股関節周辺に痛みやしびれが出ることもあります。神経症状を伴う場合は、整形外科や神経内科を受診しましょう。
腫れ、熱感、発赤がある
股関節周辺が腫れている、触ると熱い、皮膚が赤くなっているといった場合は、炎症や感染が疑われます。
発熱(38度以上)や全身のだるさを伴う場合は、化膿性関節炎などの感染症の可能性があり、緊急の対応が必要です。
監修者プロフィール
まえだ整形外科リウマチクリニック 院長
前田 俊恒(まえだ としひさ)
 医学博士/整形外科専門医/リウマチ専門医/リハビリテーション科専門医
医学博士/整形外科専門医/リウマチ専門医/リハビリテーション科専門医
肩こり・腰痛・関節痛などの慢性疼痛から、関節リウマチ、骨粗鬆症、スポーツ障害まで幅広く診療。
日常生活に根ざした運動指導・セルフケアの啓発活動にも力を入れている。肩や膝、腰の痛みなど日常の体の不調や股関節痛など運動器疾患についても、医学的根拠に基づいた分かりやすい解説を行っている。
<Text:外薗 拓 Edit:編集部>










